Dieta przy zakażeniu Helicobacter pylori ma przede wszystkim zmniejszyć podrażnienie żołądka, ułatwić jedzenie w czasie leczenia i ograniczyć objawy takie jak ból, nudności czy szybkie uczucie pełności. Z mojego punktu widzenia najlepiej działa nie restrykcyjny jadłospis, tylko prosta, lekkostrawna baza, uzupełniona o produkty, które dana osoba dobrze toleruje. W tym artykule pokazuję, co jeść, czego unikać i jak ułożyć posiłki, żeby naprawdę poczuć różnicę.
Najważniejsze zasady przy wrażliwym żołądku i zakażeniu H. pylori
- Dieta nie usuwa bakterii, ale może wyraźnie zmniejszyć dolegliwości i ułatwić przejście leczenia.
- Najlepiej sprawdza się dieta lekkostrawna z małymi, regularnymi posiłkami.
- W okresie objawów zwykle warto ograniczyć ostre, tłuste, smażone i bardzo słone jedzenie.
- Kawa, alkohol, napoje gazowane i kwaśne soki często nasilają dyskomfort.
- Jeśli pojawia się niedobór żelaza lub B12, jadłospis trzeba dopasować do wyników badań, a nie do modnych diet.
- Probiotyki i fermentowane produkty mogą być wsparciem, ale nie zastępują leczenia.
Co dieta może realnie zrobić przy zakażeniu Helicobacter pylori
Według NIDDK sama dieta nie leczy wrzodów ani nie usuwa bakterii, która często stoi za przewlekłym zapaleniem żołądka. To ważne rozróżnienie, bo zbyt wiele osób liczy na „produkty na H. pylori”, a w praktyce największą różnicę robi leczenie farmakologiczne, a jedzenie ma je tylko wspierać. Ja traktuję jadłospis jak sposób na uspokojenie śluzówki, a nie zamiennik antybiotyków i leków hamujących wydzielanie kwasu.
W praktyce oznacza to tyle: jeśli objawy się utrzymują, nawracają albo pojawia się anemia, sama zmiana menu nie wystarczy. Dieta może dać ulgę, ale nie rozwiązuje przyczyny problemu. Kiedy to rozróżnienie jest jasne, łatwiej dobrać produkty, które naprawdę przynoszą ulgę, zamiast próbować walczyć z infekcją wyłącznie talerzem.
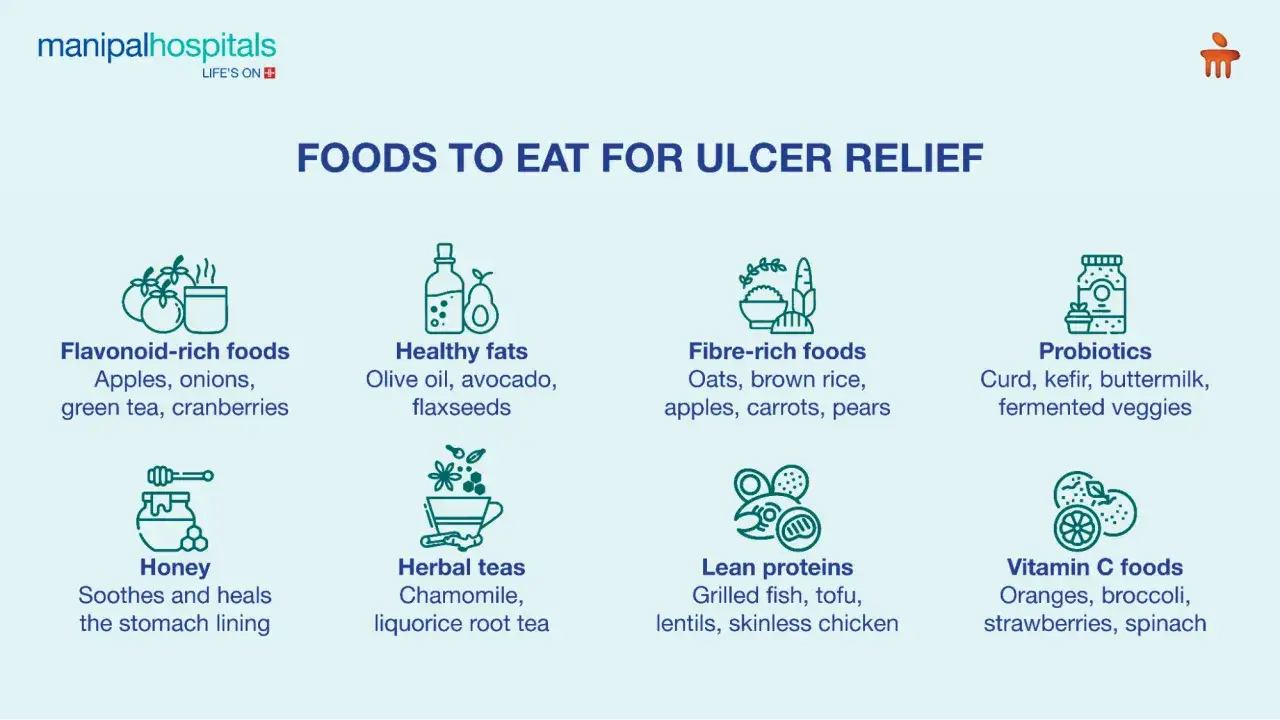
Co warto jeść, gdy żołądek jest podrażniony
W ostrym okresie najlepiej sprawdza się jedzenie proste, miękkie i niezbyt ciężkie. U wielu osób ulgę daje też cieplejsza temperatura posiłków, bez skrajności w stronę bardzo gorących albo lodowatych dań. Ja zwykle zaczynam od kilku bazowych grup produktów i dopiero potem sprawdzam, co dana osoba toleruje najlepiej.
| Grupa produktów | Przykłady | Dlaczego zwykle pomagają |
|---|---|---|
| Łagodne węglowodany | Owsianka, ryż, kleik ryżowy, kasza manna, ziemniaki, pieczywo tostowe | Dają energię, nie są ciężkie i zwykle nie drażnią żołądka. |
| Delikatne białko | Jajka na miękko, gotowany indyk, kurczak bez skóry, chudy twaróg, delikatna ryba | Pomaga utrzymać sytość bez nadmiaru tłuszczu. |
| Warzywa po obróbce | Marchew, cukinia, dynia, burak, brokuł w małej ilości, puree warzywne | Po ugotowaniu są zwykle łagodniejsze dla śluzówki niż surowe. |
| Owoce o łagodnym profilu | Banan, pieczone jabłko, dojrzała gruszka | W mniejszym stopniu nasilają pieczenie niż kwaśne owoce i soki. |
| Nabiał fermentowany, jeśli jest tolerowany | Kefir, jogurt naturalny, maślanka | Często są dobrze akceptowane i mogą wspierać mikrobiotę jelitową. |
W praktyce celuję w 5-6 małych posiłków dziennie, najlepiej co 3-4 godziny. W okresie zaostrzenia objawów można jeść nawet co 2 godziny, jeśli to lepiej służy żołądkowi, a kolację warto zjadać najpóźniej 3 godziny przed snem. To właśnie regularność, a nie spektakularne składniki, najczęściej robi tu największą robotę.
Kiedy masz już taką bazę, łatwiej wyłapać wszystko to, co niepotrzebnie podbija ból, pieczenie albo wzdęcia. I właśnie wtedy warto przyjrzeć się produktom, które najczęściej przeszkadzają.
Czego lepiej unikać, kiedy objawy się nasilają
Nie każda osoba reaguje identycznie, ale jest grupa produktów, które wyjątkowo często nasilają dolegliwości. Ja nie budowałabym na tej podstawie sztywnej listy zakazów na całe życie. Zdecydowanie lepiej działa uważna obserwacja: co się dzieje po konkretnym posiłku, w jakiej porze dnia i w jakim stanie żołądka.
| Co ograniczyć | Dlaczego może szkodzić | Lepsza alternatywa |
|---|---|---|
| Smażone i bardzo tłuste potrawy | Wydłużają trawienie i często nasilają uczucie ciężkości | Gotowanie, duszenie, pieczenie bez dużej ilości tłuszczu |
| Ostre przyprawy i pikantne sosy | U części osób zwiększają pieczenie i ból | Łagodne zioła, koper, natka pietruszki, bazylia |
| Kawa, mocna herbata, napoje energetyczne | Kofeina może drażnić i nasilać dyskomfort | Słaba herbata, napary ziołowe, woda |
| Alkohol | Podrażnia śluzówkę i może pogarszać tolerancję leczenia | Woda, lekkie napary, kompot bez dużej ilości cukru |
| Napoje gazowane | Nasilać mogą wzdęcia, odbijanie i ucisk | Niegazowana woda lub łagodne napoje bez bąbelków |
| Bardzo słone i przetworzone mięsa | Obciążają żołądek i nie służą śluzówce w dłuższej perspektywie | Świeże mięso, ryby, domowe posiłki z mniejszą ilością soli |
Jak podaje Narodowy Portal Onkologiczny, duża ilość soli i przetworzonych mięs to jeden z ważnych czynników ryzyka dla żołądka, zwłaszcza przy przewlekłych problemach. To nie znaczy, że jeden posiłek wszystko psuje, ale przy wrażliwej śluzówce regularne sięganie po takie produkty po prostu nie pomaga. Ja zwykle radzę, żeby w fazie objawów trzymać się rzeczy prostych, a dopiero po uspokojeniu dolegliwości testować, co można stopniowo przywrócić.
Gdy już usuniesz największe drażniące bodźce, kolejnym tematem staje się jedzenie w trakcie samej antybiotykoterapii, bo tam pojawiają się zupełnie inne wyzwania.
Jak jeść podczas antybiotykoterapii
Eradykacja H. pylori zwykle trwa 10-14 dni, a w tym czasie żołądek często bywa bardziej kapryśny niż zwykle. Nudności, metaliczny posmak, przejściowa biegunka czy uczucie przepełnienia nie są niczym wyjątkowym, dlatego w tym okresie nie walczę z apetytem na siłę. Lepiej jeść mniej, ale regularnie, niż próbować zjeść pełny obiad i potem czuć się gorzej przez kilka godzin.
- Trzymaj się dokładnie schematu zaleconego przez lekarza, bo część leków bierze się z jedzeniem, a część w określonym odstępie.
- Jeśli pojawiają się mdłości, wybieraj małe porcje i prostsze potrawy zamiast ciężkich dań.
- Pij wodę małymi łykami przez cały dzień, a przy biegunce dołóż płyny i elektrolity.
- Fermentowane produkty, takie jak kefir czy jogurt, bywają pomocne, ale nie u każdego i nie w każdej fazie leczenia.
- Badania sugerują, że wybrane probiotyki mogą poprawiać tolerancję terapii, ale efekt zależy od szczepu i jakości preparatu, więc nie traktuję ich jak obowiązkowego dodatku.
- W trakcie części schematów alkohol jest całkowicie niewskazany, więc nie warto sprawdzać tego „na próbę”.
Jeśli po lekach masz silne wymioty, wysypkę, trudną do opanowania biegunkę albo nie możesz utrzymać posiłku i leków, to nie jest moment na eksperymenty z dietą, tylko na kontakt z lekarzem. Po zakończeniu leczenia warto też pamiętać, że skuteczność terapii sprawdza się kontrolnie, a nie na podstawie samego samopoczucia. I właśnie wtedy dobrze wiedzieć, kiedy dieta powinna zostać dopasowana do wyników badań.
Najczęstsze błędy, które przedłużają dyskomfort
Z mojego doświadczenia największy błąd polega na tym, że ktoś je „jak zwykle”, tylko trochę mniej, a potem dziwi się, że objawy nie chcą się wyciszyć. Żołądek przy H. pylori nie potrzebuje heroizmu, tylko przewidywalności. Drugi problem to zbyt szybkie wyciąganie wniosków z jednego posiłku i budowanie na tej podstawie bardzo wąskiej diety.
- Zjadanie dwóch dużych posiłków zamiast kilku mniejszych.
- Testowanie ostrych, tłustych albo smażonych potraw w czasie zaostrzenia.
- Eliminowanie całych grup produktów bez obserwacji, czy naprawdę są źródłem problemu.
- Picie kawy, alkoholu lub napojów gazowanych na pusty żołądek.
- Ignorowanie palenia papierosów, które utrudnia gojenie śluzówki.
- Samodzielne branie leków przeciwbólowych z grupy NLPZ bez konsultacji, zwłaszcza gdy żołądek już jest podrażniony.
Jeśli pojawia się smolisty stolec, wymioty z krwią, nagły silny ból brzucha, wyraźny spadek masy ciała albo narastająca słabość, to nie jest kwestia diety, tylko pilnej oceny lekarskiej. Po wykluczeniu tych sygnałów alarmowych można spokojniej przejść do kolejnego kroku, czyli sprawdzenia, czy infekcja nie odbija się na żelazie i witaminie B12.
Co jeść, gdy badania pokazują niedobór żelaza albo B12
H. pylori potrafi zaburzać wchłanianie żelaza, a czasem także pogarszać ogólny komfort jedzenia, więc u części osób pojawia się anemia albo spadek energii. Wtedy sama lekkostrawność nie wystarczy. Trzeba jednocześnie dbać o to, żeby jedzenie było delikatne dla żołądka i wartościowe pod kątem niedoborów.
| Składnik | Co wybierać | Na co uważać |
|---|---|---|
| Żelazo | Wołowina, indyk, jajka, kasza gryczana, soczewica lub ciecierzyca, jeśli są dobrze tolerowane | Kawa i herbata do posiłku mogą osłabiać wchłanianie żelaza |
| Witamina B12 | Mięso, ryby, jaja, nabiał | Przy diecie roślinnej suplementacja zwykle wymaga ustalenia z lekarzem lub dietetykiem |
| Wsparcie wchłaniania | Warzywa bogate w witaminę C, np. papryka, brokuł, natka pietruszki, jeśli nie nasilają objawów | Bardzo kwaśne soki mogą drażnić, więc lepiej nie zaczynać od nich na pusty żołądek |
Ja zwykle podkreślam jedną rzecz: jeśli w badaniach wyszło niedoborowe żelazo albo niska B12, to jedzenie jest wsparciem, ale nie jedynym rozwiązaniem. Przyczynę trzeba leczyć równolegle, a dietę ustawić tak, żeby nie pogarszała objawów żołądkowych. Gdy ten etap jest ogarnięty, łatwiej przejść do konkretu i zobaczyć, jak może wyglądać spokojny dzień jedzenia.
Przykładowy spokojny dzień jedzenia przy wrażliwym żołądku
To tylko wzór, nie sztywny jadłospis. Chodzi mi o pokazanie logiki: małe porcje, łagodne smaki, niewiele tłuszczu i brak przypadkowych bodźców, które rozkręcają objawy. Jeśli coś Ci nie służy, podmień to na podobny produkt z tej samej grupy.
| Pora | Przykład posiłku | Dlaczego to dobry kierunek |
|---|---|---|
| Śniadanie | Owsianka na wodzie lub mleku bez laktozy z bananem | Miękka, ciepła i sycąca, a jednocześnie łagodna dla żołądka |
| Drugie śniadanie | Tost pszenny z twarożkiem albo pieczone jabłko | Mała porcja, która nie obciąża i nie wymaga intensywnego trawienia |
| Obiad | Zupa krem z dyni, gotowany indyk, ryż i marchewka | Łączy lekkie białko z neutralnymi dodatkami i ciepłym posiłkiem |
| Podwieczorek | Kefir lub jogurt naturalny, jeśli jest dobrze tolerowany | Może wspierać florę jelitową i zwykle jest łatwy do zjedzenia |
| Kolacja | Jajko na miękko, ziemniaki puree i gotowana cukinia | Proste połączenie, które nie jest ciężkie przed snem |
Jeśli nabiał Ci nie służy, kefir zamień na lekką przekąskę z owocu i pieczywa, a jeśli nie tolerujesz owsianki, sięgnij po ryż albo kaszę manną. Najważniejsza jest powtarzalność i obserwacja reakcji organizmu, nie kopiowanie jednego „idealnego” jadłospisu. Na tej bazie łatwo wyciągnąć trzy zasady, które robią największą różnicę w praktyce.
Gdybym miał zacząć od trzech zmian, wybrałbym te
- Wprowadziłbym 5-6 małych posiłków i od razu odstawiłbym najbardziej drażniące produkty na czas objawów.
- Nie opierałbym się na diecie zamiast leczenia i po zakończonej terapii zrobiłbym kontrolę skuteczności w terminie zaleconym przez lekarza.
- Sprawdziłbym żelazo i B12, jeśli pojawia się zmęczenie, bladość, osłabienie albo długotrwały brak apetytu.
- Nie testowałbym alkoholu, ostrych przypraw i ciężkich smażonych dań, dopóki żołądek wyraźnie nie się uspokoi.
W praktyce właśnie taka strategia daje najlepszy balans: jest prosta, realna do utrzymania i nie obiecuje cudów, których dieta nie może spełnić. Ja zawsze zaczynam od uspokojenia śluzówki, potem dopasowuję tolerancję na konkretne produkty, a na końcu pilnuję, żeby leczenie zostało potwierdzone kontrolnym badaniem. To połączenie zwykle przynosi najwięcej ulgi i najmniej frustracji.

