Ciśnienie 140/80 mm Hg nie jest wynikiem, który warto zbyć wzruszeniem ramion. Skurczowe 140 mm Hg przekracza próg, przy którym zaczynam myśleć o nadciśnieniu, nawet jeśli rozkurczowe 80 wygląda jeszcze dość spokojnie. W tym tekście wyjaśniam, co taki wynik oznacza, jak go potwierdzić w domu lub w gabinecie, jakie badania zwykle mają sens i kiedy potrzebna jest szybsza konsultacja.
Najważniejsze wnioski o wyniku 140/80
- Pojedynczy pomiar nie stawia diagnozy, ale 140 mm Hg na skurczowym wymaga sprawdzenia, czy wynik się powtarza.
- W pomiarze gabinetowym próg nadciśnienia zaczyna się od 140/90 mm Hg, a w domu od średniej 135/85 mm Hg.
- Jeśli taki wynik utrzymuje się, może chodzić o izolowane nadciśnienie skurczowe, częstsze z wiekiem, ale możliwe także u młodszych.
- Najpierw warto poprawić technikę pomiaru, a dopiero potem wyciągać wnioski o leczeniu.
- Przy utrwalonych wyższych wartościach lekarz zwykle zleca badania krwi, moczu i EKG, żeby ocenić ryzyko sercowo-naczyniowe.
Co oznacza ciśnienie 140/80 w praktyce
Ja patrzę na taki wynik przede wszystkim przez pryzmat skurczowego ciśnienia. To właśnie pierwszy, „górny” parametr pokazuje, z jaką siłą krew naciska na ściany tętnic w chwili skurczu serca, a 140 mm Hg przekracza europejski próg rozpoznania nadciśnienia w pomiarze gabinetowym. Rozkurczowe 80 mm Hg samo w sobie nie wygląda dramatycznie, ale nie unieważnia problemu po stronie skurczowej.
W aktualnej klasyfikacji europejskiej wartości 120-139/70-89 mm Hg traktuje się jako ciśnienie podwyższone, a od 140/90 mm Hg mówi się już o nadciśnieniu. Dlatego 140/80 nie jest „prawie normą” tylko dlatego, że drugi wynik wygląda poprawnie. Jeśli taki układ powtarza się w kolejnych pomiarach, mówimy najczęściej o nadciśnieniu skurczowym izolowanym.
To rozróżnienie ma znaczenie, bo inaczej interpretuję wynik u osoby po 65. roku życia, a inaczej u trzydziestolatka. U starszych skurczowe ciśnienie częściej rośnie przez sztywniejsze tętnice, natomiast u młodszych powtarzające się 140/80 częściej skłania mnie do sprawdzenia stylu życia, stresu, leków i jakości samego pomiaru. I właśnie dlatego kolejny krok zawsze zaczynam od weryfikacji, nie od pochopnych wniosków.
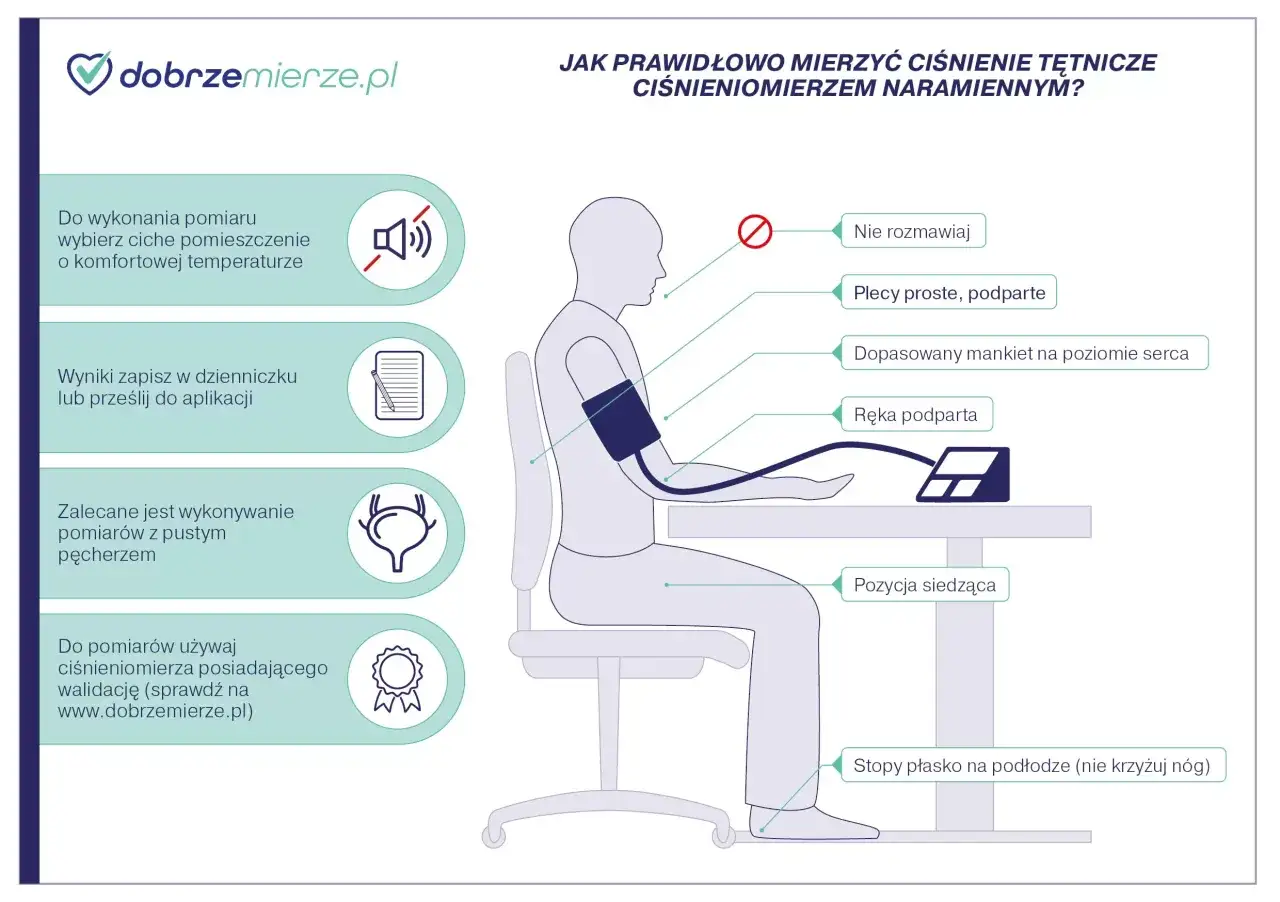
Jak sprawdzić, czy wynik jest jednorazowy
Największy błąd widzę wtedy, gdy ktoś opiera się na jednym odczycie po kawie, po wejściu po schodach albo w środku stresującego dnia. Żeby wynik był wiarygodny, trzeba go zmierzyć w spokojnych warunkach: po 5 minutach odpoczynku, bez wysiłku, bez papierosa i bez kofeiny przez co najmniej 30 minut przed pomiarem, z podpartymi plecami i ramieniem oraz z mankietem dobranym do obwodu ręki. W gabinecie warto wykonać trzy pomiary w odstępie 1-2 minut i uśrednić dwa ostatnie.
W domu schemat jest podobny, tylko bardziej uporządkowany. Wytyczne Europejskiego Towarzystwa Kardiologicznego z 2024 roku zalecają dwa pomiary rano i dwa wieczorem, przez minimum 3 dni, a najlepiej 7 dni. Ranny pomiar robi się przed śniadaniem i przed lekami, ale nie od razu po przebudzeniu. Zebrane wartości należy potem uśrednić, bo dopiero średnia mówi coś sensownego o trendzie.
| Rodzaj pomiaru | Próg, przy którym zaczynam myśleć o nadciśnieniu | Co oznacza 140/80 |
|---|---|---|
| Gabinet | ≥140/90 mm Hg | Skurczowe ciśnienie przekracza próg i wymaga potwierdzenia |
| Pomiar domowy | Średnia ≥135/85 mm Hg | Jeśli średnia jest podobna, wynik jest już diagnostycznie istotny |
| ABPM 24 h | Średnia 24-godzinna ≥130/80 mm Hg | To najlepszy sposób, gdy domowe i gabinetowe wyniki się rozjeżdżają |
Jeżeli domowe i gabinetowe wartości się różnią, nie ignoruję tego. Czasem chodzi o efekt białego fartucha, czasem o nadciśnienie maskowane, a czasem po prostu o błąd techniczny. I właśnie dlatego przy niejasnym obrazie kolejnym krokiem jest już nie zgadywanie, tylko szukanie przyczyny.
Dlaczego taki wynik pojawia się najczęściej
Jednorazowe 140/80 bardzo często ma banalne tło. W mojej praktycznej ocenie najpierw podejrzewam stres, niewyspanie, ból, kawę, nikotynę, alkohol, pełny pęcherz albo zbyt szybki pomiar po ruchu. Tak samo mylące bywa źle dobrane urządzenie, za mały mankiet, skrzyżowane nogi albo rozmowa w trakcie badania. To są drobiazgi, ale potrafią przesunąć wynik o kilka mm Hg i całkiem zmienić interpretację.
Jeśli jednak wyższe wartości wracają regularnie, wchodzą w grę już czynniki utrwalające: nadmiar soli, nadwaga, mała aktywność, przewlekły stres, alkohol, palenie, bezdech senny, insulinooporność, choroby nerek albo niektóre leki, zwłaszcza przeciwbólowe z grupy NLPZ i preparaty obkurczające śluzówkę nosa. U młodszych osób utrzymujące się 140/80 nie powinno być zbywane jako „chwilowe”, bo bywa pierwszym sygnałem, że organizm zaczyna pracować pod za dużym obciążeniem.
Najważniejsze jest jednak to, że nadciśnienie często nie daje żadnych objawów. Brak bólu głowy, kołatania czy zawrotów nie oznacza, że wszystko jest w porządku. Jeśli wynik się utrzymuje, konsekwencje rozciągają się w czasie i dotyczą serca, naczyń, nerek oraz mózgu, dlatego nie lubię odkładać diagnostyki „na później”. Następnym krokiem są konkretne badania, a nie zgadywanie.
Jakie badania zwykle zleca lekarz
Przy utrwalonym podwyższonym ciśnieniu nie chodzi wyłącznie o samo potwierdzenie liczby. Ja patrzę szerzej: chcę sprawdzić, czy nie ma już sygnałów przeciążenia narządów albo chorób, które podnoszą ciśnienie. Na start zwykle wystarcza prosty pakiet badań, a dalsza diagnostyka zależy od wieku, objawów i tego, jak wyglądają kolejne pomiary.
| Badanie | Po co je robić | Co może pokazać |
|---|---|---|
| Kreatynina z eGFR | Ocena pracy nerek | Przewlekłą chorobę nerek lub spadek filtracji |
| Sód i potas | Ocena gospodarki elektrolitowej | Odchylenia, które wpływają na ciśnienie i leczenie |
| Glukoza na czczo lub HbA1c | Ocena ryzyka metabolicznego | Cukrzycę lub stan przedcukrzycowy |
| Lipidogram | Ocena ryzyka sercowo-naczyniowego | Wysoki LDL, trójglicerydy, niski HDL |
| Badanie ogólne moczu | Szybki przesiew w kierunku uszkodzenia nerek | Białkomocz, krwinkomocz, nieprawidłowości nerkowe |
| EKG | Ocena serca | Przerost lewej komory, zaburzenia rytmu, cechy przeciążenia |
W zależności od obrazu lekarz może dołożyć jeszcze TSH, badanie albuminurii, echo serca, USG nerek albo 24-godzinny zapis ciśnienia. Ja traktuję te badania jak układankę: pojedyncza liczba mówi mi niewiele, ale zestaw wyników pozwala ocenić, czy problem jest świeży, utrwalony czy wtórny do innej choroby. I właśnie to decyduje potem o dalszym postępowaniu.
Co zrobić po wyniku 140/80
Jeśli taki odczyt pojawił się raz, zaczynam od powtórzenia pomiaru w prawidłowych warunkach. Jeśli wraca, prowadzę dzienniczek i zbieram serię wartości z kilku dni, najlepiej z porannego i wieczornego pomiaru. To daje dużo więcej niż spontaniczne sprawdzanie „od czasu do czasu”. Przy utrwalonych wynikach umówienie wizyty u lekarza rodzinnego lub internisty jest rozsądniejsze niż czekanie, aż problem sam zniknie.
Równolegle warto uporządkować rzeczy, które realnie obniżają ciśnienie: mniej soli w diecie, około 150 minut umiarkowanego ruchu tygodniowo, spokojniejszy sen, redukcję masy ciała, ograniczenie alkoholu, rezygnację z palenia i przegląd leków, które mogą podnosić ciśnienie. Nie chodzi o jedną spektakularną zmianę, tylko o konsekwentne zejście z kilku małych obciążeń naraz. To właśnie w holistycznym podejściu widać największą różnicę.
Do pilnej konsultacji skłaniają mnie objawy alarmowe, zwłaszcza ból w klatce piersiowej, duszność, nagłe zaburzenia mowy, osłabienie kończyn, silny ból głowy, zaburzenia widzenia albo bardzo wysokie wartości, zwłaszcza jeśli przekraczają około 180/120 mm Hg. Przy ciąży, chorobie nerek, cukrzycy albo po przebytym udarze działam szybciej, bo próg ostrożności jest wtedy niższy. Najbezpieczniej potraktować to nie jak jednorazowy incydent, ale jak sygnał do uporządkowania diagnostyki.
Kiedy 140/80 jest sygnałem do działania, a nie powodem do paniki
Najlepiej myśleć o takim wyniku jak o informacji zwrotnej, nie wyroku. Jedno 140/80 nie przesądza o chorobie, ale powtarzające się 140/80 już wymaga reakcji, bo organizm nie pokazuje takich wartości bez powodu. U części osób wystarczy poprawa techniki pomiaru i stylu życia, u innych potrzebna będzie szersza ocena ryzyka i leczenie zalecone przez lekarza.
Jeśli wynik pojawia się tylko w gabinecie, a w domu jest wyraźnie niższy, myślę o efekcie białego fartucha. Jeśli jest odwrotnie, rozważam nadciśnienie maskowane, które bywa bardziej podstępne, bo łatwo je przeoczyć. W obu sytuacjach najlepiej pomaga dobra dokumentacja: zapis daty, godziny, warunków pomiaru i kilku kolejnych odczytów. To prosty nawyk, ale zaskakująco skuteczny.
W praktyce najbardziej liczy się powtarzalność, a nie pojedynczy skok. Jeśli potraktujesz ciśnienie jak parametr do obserwacji, a nie jednorazowy numer na ekranie, szybciej wyłapiesz moment, w którym potrzebna jest konsultacja, badania i zmiana codziennych nawyków.