Borderline to jedno z tych zaburzeń, które łatwo zredukować do hasła „trudny charakter”, a w rzeczywistości chodzi o znacznie bardziej złożony wzorzec funkcjonowania: silne emocje, lęk przed odrzuceniem, chwiejny obraz siebie i relacje, które często są bardzo intensywne. W tym artykule wyjaśniam, czym jest osobowość z pogranicza, jak rozpoznać jej typowe cechy, dlaczego tak często splata się z bezsennością i nocnym napięciem oraz co realnie pomaga. Dorzucam też praktyczne wskazówki, które pomagają oddzielić fakty od mitów.
Najważniejsze fakty o borderline w jednym miejscu
- Borderline to zaburzenie osobowości, a nie chwilowy kryzys ani „zły charakter”.
- Najmocniej widać je w emocjach, relacjach, obrazie siebie i impulsywności.
- Problemy ze snem, koszmary i nocne pobudzenie często idą z nim w parze, ale nie wystarczą do diagnozy.
- Rozpoznanie stawia specjalista na podstawie wywiadu, a nie badania krwi czy jednego testu.
- Psychoterapia jest podstawą leczenia; leki bywają dodatkiem, gdy współwystępują inne objawy.
- Jeśli pojawiają się myśli o samouszkodzeniu lub odebraniu sobie życia, potrzebna jest pilna pomoc.
Czym jest osobowość borderline i co naprawdę oznacza ta diagnoza
Ja zwykle zaczynam od prostego rozróżnienia: borderline nie oznacza „osoby trudnej”, tylko utrwalony wzorzec reagowania, w którym emocje szybko rosną, trudno je wyciszyć, a relacje i poczucie własnej wartości potrafią zmieniać się bardzo gwałtownie. To zaburzenie osobowości, więc mówimy o czymś trwałym, obecnym w wielu sytuacjach życiowych, a nie o jednym gorszym okresie.
W praktyce najczęściej chodzi o mieszankę niestabilności emocjonalnej, silnego napięcia w relacjach, impulsywności i trudności z utrzymaniem spójnego obrazu siebie. Osoba z borderline może jednego dnia czuć się pewnie, a następnego mieć wrażenie, że kompletnie nie wie, kim jest i czy jest komukolwiek potrzebna. To nie jest teatralność. To realne przeciążenie układu emocjonalnego.
Szacuje się, że borderline dotyczy około 1-2% dorosłych, a pierwsze wyraźne sygnały zwykle pojawiają się w późnej adolescencji lub wczesnej dorosłości. Najważniejsze jest jednak coś innego: nie diagnozuje się go po jednym konflikcie, jednym załamaniu czy jednym impulsywnym zachowaniu. Liczy się powtarzalny wzorzec i to, czy naprawdę utrudnia codzienne funkcjonowanie. Żeby zobaczyć ten wzorzec w praktyce, trzeba zejść z poziomu definicji do konkretnych objawów.
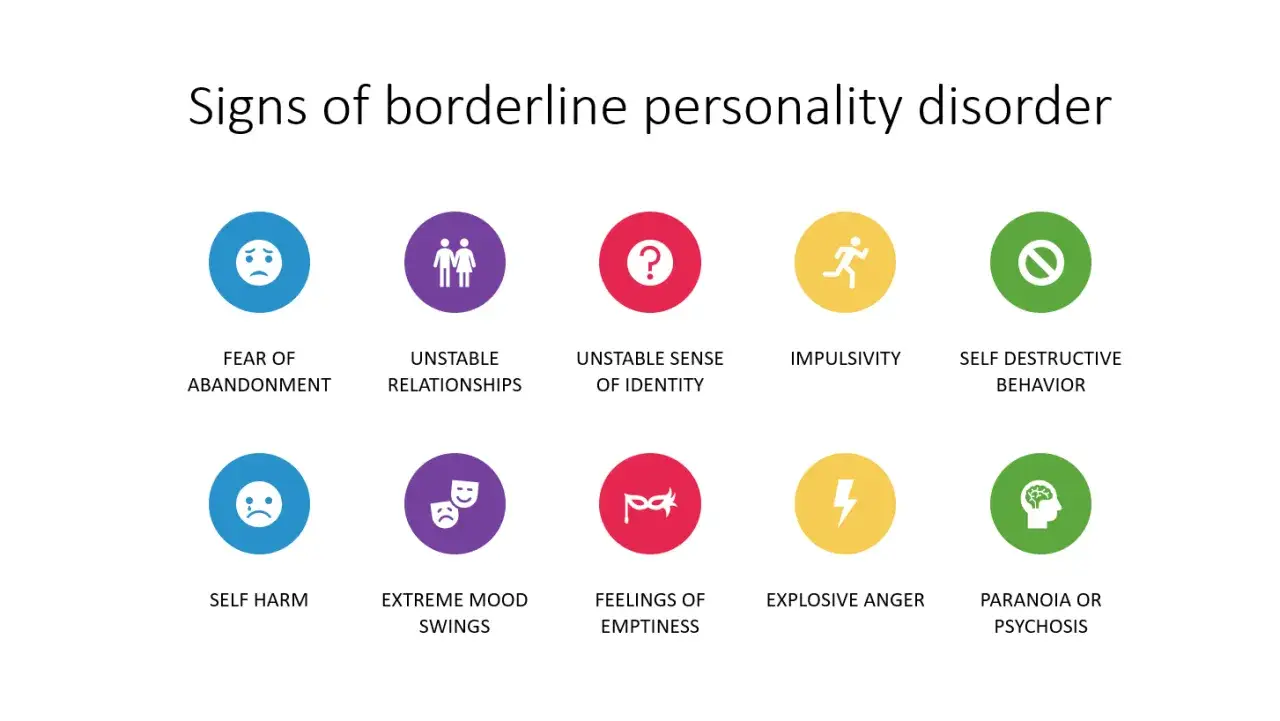
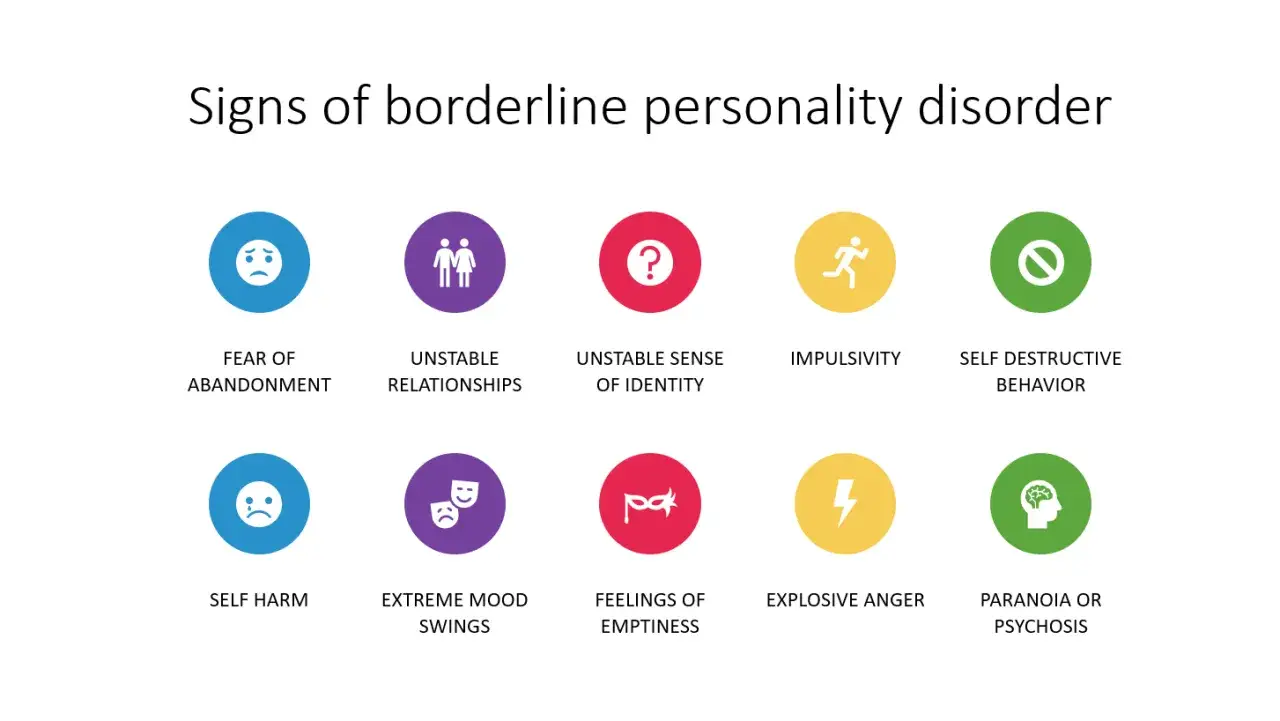
Jakie objawy najczęściej widać w codziennym życiu
W borderline nie chodzi o jeden dominujący objaw, tylko o kilka obszarów, które zwykle nakładają się na siebie. Gdy patrzę na obraz całości, najczęściej widzę cztery powtarzające się pola problemów: emocje, relacje, obraz siebie i impulsywność.
Emocje zmieniają się szybko i intensywnie
Osoba z borderline może doświadczać bardzo silnego gniewu, lęku, wstydu, pustki albo rozpaczy, które zmieniają się szybciej niż u większości ludzi. Ważne jest to, że te reakcje często pojawiają się nie „znikąd”, ale w odpowiedzi na coś, co dla innych wydaje się drobiazgiem: krótszą wiadomość, brak telefonu, chłodniejszy ton, zmianę planów. Układ nerwowy reaguje, jakby stawką było coś bardzo dużego.
Relacje są bardzo bliskie, a potem nagle bolesne
Silny lęk przed porzuceniem potrafi uruchamiać zachowania, które z boku wyglądają jak nadmierna kontrola, testowanie lojalności albo skrajna zazdrość. Zdarza się też zjawisko idealizacji i dewaluacji: ktoś najpierw jest przeżywany jako wyjątkowo dobry, a po jednym rozczarowaniu jako całkowicie zły. To właśnie ten mechanizm najczęściej najbardziej rani zarówno osobę z borderline, jak i jej otoczenie.
Obraz siebie bywa chwiejny
Jednego dnia można mieć poczucie, że wszystko jest pod kontrolą, a następnego kompletnie nie wiedzieć, jakie są własne cele, wartości czy granice. Czasem zmieniają się plany zawodowe, styl życia, sposób mówienia o sobie, a nawet poczucie tożsamości. Dla bliskich to bywa trudne do zrozumienia, ale dla samej osoby jest zwykle źródłem realnego chaosu i wstydu.
Przeczytaj również: Uścisk w gardle - Stres czy refluks? Poznaj przyczyny i rozwiązania
Impulsywność nie kończy się na słowach
Impulsywność może dotyczyć wydatków, jedzenia, używek, ryzykownych decyzji, kontaktów seksualnych albo gwałtownych zerwań relacji. Nie u każdej osoby występuje wszystko, ale jeśli pojawia się taki wzorzec, często jest on sposobem radzenia sobie z napięciem, a nie „brakiem rozsądku”. U części osób dochodzi też do samouszkodzeń albo myśli samobójczych, co zawsze wymaga poważnego potraktowania, a nie bagatelizowania.
To właśnie połączenie emocji, relacji i impulsywności sprawia, że borderline tak mocno wpływa na codzienność, a szczególnie często odbija się na śnie i nocnym odpoczynku.
Jak borderline wpływa na sen i nocne funkcjonowanie
Sen przy borderline często nie jest po prostu „gorszy”. On bywa rozregulowany, płytki, przerywany albo naznaczony poczuciem napięcia jeszcze zanim człowiek położy się do łóżka. Wieczorem układ nerwowy nie zawsze przełącza się w tryb wyciszenia. Zamiast tego w głowie wracają rozmowy, lęki, poczucie winy i analiza relacji, które nie dają zasnąć.
Najczęstsze trudności to:
- problemy z zaśnięciem, bo myśli długo się nie wyciszają,
- wybudzenia w nocy i trudność z ponownym zaśnięciem,
- koszmary albo bardzo żywe, emocjonalne sny,
- poczucie „niewyspania” nawet po pozornie długim śnie,
- większa drażliwość i mniejsza odporność na stres następnego dnia.
W praktyce widzę tu błędne koło: gorszy sen wzmacnia impulsywność i drażliwość, a silniejsze emocje jeszcze bardziej psują zasypianie. Jeśli ktoś próbuje ratować noc alkoholem, scrollowaniem do późna albo dosypianiem do południa, zwykle tylko pogłębia problem. Lepiej działają proste kroki: stała pora pobudki, ograniczenie kofeiny po południu, 30-60 minut wyciszenia przed snem, zapisanie natrętnych myśli na kartce i rezygnacja z ekranów tuż przed położeniem się do łóżka.
Jeśli koszmary, napięcie nocne albo częste wybudzenia utrzymują się tygodniami, warto sprawdzić, czy obok borderline nie współistnieją też bezsenność, depresja, PTSD albo inne zaburzenia snu. Kiedy to już widać, naturalnie pojawia się kolejne pytanie: z czym taki obraz bywa mylony.
Z czym borderline bywa mylone i jak je odróżnić
Borderline bardzo łatwo pomylić z innymi trudnościami psychicznymi, bo część objawów się nakłada. To właśnie dlatego nie warto zatrzymywać się na pierwszym wrażeniu. Poniżej porządkuję najczęstsze pomyłki, które w praktyce pojawiają się najczęściej.
| Z czym bywa mylone | Co najbardziej widać | Co pomaga odróżnić |
|---|---|---|
| Zaburzenie afektywne dwubiegunowe | Wahania nastroju, impulsywność, napięcie | W bipolaru zmiany zwykle mają charakter epizodów trwających dni lub tygodnie, z wyraźnie podwyższoną energią w manii lub hipomanii. |
| PTSD | Napięcie, czujność, koszmary, wycofanie | W PTSD centralne są skutki traumy, natrętne wspomnienia i unikanie bodźców związanych z wydarzeniem. |
| ADHD | Impulsywność, chaos, trudność z koncentracją | W ADHD problem dotyczy przede wszystkim uwagi i samoregulacji, a nie tak silnego lęku przed porzuceniem czy chwiejnego obrazu siebie. |
Ważne jest też to, skąd biorą się objawy. Najczęściej nie ma jednej przyczyny. Znaczenie mogą mieć predyspozycje biologiczne, temperament, doświadczenia z dzieciństwa, niestabilne relacje, zaniedbanie albo przemoc, ale brak traumatycznej historii nie wyklucza borderline, a sama trauma nie oznacza tej diagnozy. W praktyce wiele osób latami słyszy, że po prostu „za mocno wszystko przeżywa”, gdy tymczasem potrzebuje już konkretnej, dobrze dobranej pomocy.
Gdy obraz staje się bardziej uporządkowany, można sensownie przejść do diagnozy i leczenia, bo tu właśnie decyduje się, czy problem będzie dalej krążył w kółko, czy zacznie się stabilizować.
Jak wygląda diagnoza i leczenie, które naprawdę ma sens
Diagnozę stawia psychiatra albo psycholog kliniczny po rozmowie, analizie historii objawów, relacji i zachowań oraz po wykluczeniu innych możliwych wyjaśnień. Nie ma jednego badania laboratoryjnego, które potwierdzi borderline, dlatego najważniejszy jest wzorzec obecny od dłuższego czasu. U nastolatków specjaliści podchodzą do tego ostrożniej, bo trzeba odróżnić przejściowy kryzys rozwojowy od utrwalonego problemu.
Podstawą leczenia jest psychoterapia. Najczęściej największy sens mają podejścia, które uczą regulacji emocji i pracy z relacjami. W borderline szczególnie często stosuje się DBT, czyli terapię dialektyczno-behawioralną. To metoda, która rozwija cztery praktyczne obszary: uważność, tolerancję dyskomfortu, regulację emocji i skuteczność interpersonalną. Dobrze sprawdzają się też CBT, terapia schematów oraz terapia indywidualna prowadzona przez specjalistę, który zna specyfikę zaburzeń osobowości.
Leki mogą być pomocne, ale zwykle jako wsparcie przy współwystępującej depresji, lęku, bezsenności albo silnym pobudzeniu. Nie leczą samego wzorca osobowości, więc nie powinny być traktowane jak szybka naprawa wszystkiego. Z mojego punktu widzenia największą różnicę robi regularność, przewidywalność i gotowość do pracy nad nawykami, które przez lata utrwalały napięcie. To proces, ale właśnie dlatego ma szansę dać stabilniejszy efekt niż doraźne gaszenie kryzysu.
Kiedy wiadomo już, jak wygląda leczenie, zostaje najpraktyczniejsze pytanie: co zrobić, jeśli ten opis brzmi zbyt znajomo.
Co zrobić, gdy ten opis pasuje do ciebie albo kogoś bliskiego
Najpierw warto odsunąć pokusę natychmiastowego etykietowania. Jedno trudne zachowanie nie tworzy diagnozy, tak samo jak jedna spokojna rozmowa nie oznacza, że problem zniknął. Lepiej przez 2-4 tygodnie obserwować powtarzalne wzorce: co wywołuje napięcie, jak reaguje ciało, co dzieje się ze snem, które relacje najczęściej uruchamiają silne emocje.
- Zapisuj sytuacje, po których emocje gwałtownie rosną albo sen się rozsypuje.
- Sprawdź, czy problem pojawia się głównie w relacjach, czy także bez wyraźnego powodu.
- Umów konsultację, jeśli trudności utrudniają pracę, naukę, odpoczynek albo bliskość z ludźmi.
- Nie zwlekaj, jeśli pojawiają się samouszkodzenia, myśli o śmierci albo poczucie, że kryzys wymyka się spod kontroli.
Najbardziej pomocne jest potraktowanie borderline nie jak wyroku, lecz jak sygnału, że emocje i relacje pracują na przeciążeniu. Gdy do tego dochodzi rozregulowany sen, warto działać równolegle: porządkować rytm dobowy, szukać specjalistycznej pomocy i nie zostawiać kryzysu samego sobie. Im szybciej zaczyna się taka praca, tym większa szansa na realną poprawę codziennego funkcjonowania.